La patologia aterosclerotica carotidea e la diagnosi
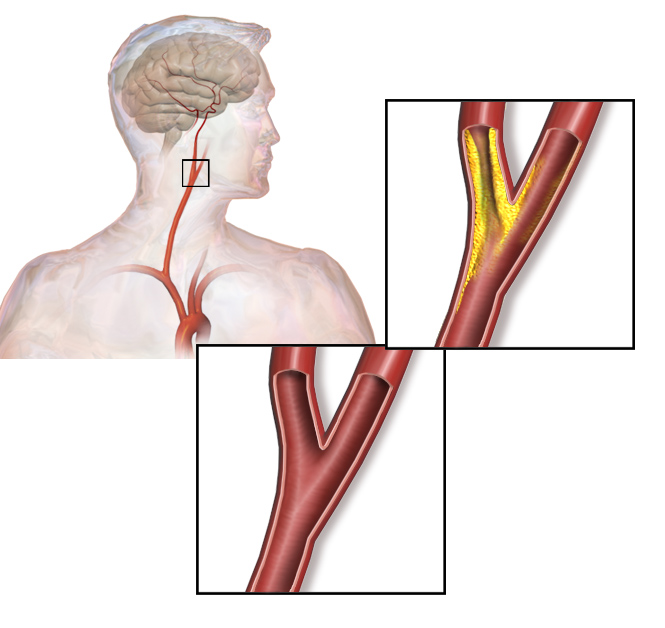
Gli accidenti cerebrovascolari, o ictus cerebrali, costituiscono la terza causa di morte nei paesi industrializzati. Circa il 60% degli stroke ha origine da lesioni dei vasi arteriosi carotidei extracranici. Le arterie carotidi sono i vasi sanguigni che portano il sangue al cervello e la principale patologia che interessa questi segmenti vascolari è l’aterosclerosi. Questo fenomeno porta progressivamente alla formazione di una placca ateromasica a livello della parete del vaso, procurando un restringimento a carico dei vasi detta stenosi carotidea. All’interno del vaso interessato si verifica in questo modo una difficoltà del sangue a scorrere liberamente e, di conseguenza, ad irrorare in maniera sufficiente il cervello. Da questa placca, inoltre, possono staccarsi piccoli frammenti – gli emboli cerebrali – che giungono a livello del cervello, dove possono provocare lesioni. Alcune caratteristiche della placca ateromasica, quali una maggiore concentrazione di materiale lipidico e infiammatorio, rendono le lesione stenosante più predisposta a causare fenomeni embolici. La stenosi carotidea in molti casi non dà segni di sè fino all’avverarsi di un evento ischemico cerebrale e questo rende di fondamentale importanza l’esecuzione di uno studio delle carotidi nello screening cardiovascolare, soprattutto in quei soggetti a rischio per età (>50 anni) o per la presenza di altri fattori di rischio cardiovascolare, come l’ipertensione arteriosa, il fumo di sigaretta, il diabete, l’iperomocisteinemia e la dislipidemia.
Le principali manifestazioni della patologia aterosclerotica carotidea sono:
- TIA (Transient Ischemic Attack o Attacco Ischemico Transitorio): comparsa di sintomi neurologici focali (difficoltà nei movimenti degli arti, difficoltà nella parola, momentanea perdita della vista, alterazioni della sensibilità, ecc.) che si risolvono spontaneamente entro 24 ore.
- STROKE o ICTUS CEREBRALE: durata dei sintomi neurologici focali per più di 24 ore, segno di morte delle cellule cerebrali come conseguenza della mancanza di perfusione e quindi di ossigeno.
Le placche aterosclerotiche si localizzano preferenzialmente a livello della biforcazione carotidea e del primo tratto della carotide interna, a causa di fattori anatomici ed emodinamici che favoriscono l’accumulo di materiale lipidico e sali di calcio nella parete vasale. Come già detto in precedenza, fino al verificarsi dell’evento ischemico, la patologia rimane silente, pertanto è opportuno ricercarla nei pazienti a rischio ed indagarla attraverso una serie di esami: il gold standard per la diagnosi e la valutazione della patologia ateromasica carotidea è rappresentato dall’Eco-colordoppler dei tronchi sovra-aortici (TSA), un esame rapido e non invasivo che fornisce un quadro completo circa l’anatomia e la patologia del paziente, fornendo anche informazioni sulla la percentuale di restringimento del vaso e le caratteristiche della placca aterosclerotica. Qualora venga riscontrata una stenosi o qualora l’eco-colordoppler non sia derimente potranno esser richiesti esami di secondo livello quali:
- Angio-TC dei tronchi sovra-aortici (TSA)
- Angio-RM dei tronchi sovra-aortici (TSA)
- Angiografia selettiva della carotide (solo in casi estremamente selezionati)
- TC o RM encefalo (per evidenziare eventuali segni di sofferenza ischemica cerebrale)
Il Trattamento
Compito della terapia, sia essa medica o chirurgica, è quello di prevenire che tali eventi si verifichino (nel paziente asintomatico) o che non si manifestino di nuovo con conseguenze talora fatali (nel paziente sintomatico). Il trattamento di questa patologia può essere attuato essenzialmente con 3 modalità:
- Trattamento medico: trova indicazione qualora la malattia cerebrovascolare colpisca i piccoli vasi cerebrali che non possono essere trattati con la chirurgia oppure per stenosi carotidee e/o vertebrali non importanti. La cosiddetta “Best Medical Therapy” si pone l’obiettivo di controllare i fattori di rischio dell’aterosclerosi, al fine di bloccare o rallentare la progressione della patologia riducendo al contempo il rischio di eventi ischemici cerebrali. Il cardine della terapia medica si basa sul fatto che rendendo il sangue più fluido (terapia antiaggregante), si cerca di ridurre la probabilità che tali eventi si verifichino. La terapia medica Il paziente dovrà comunque sottoporsi periodicamente ad un eco-colordoppler TSA (con la frequenza indicata dallo specialista) per monitorare l’andamento della patologia.
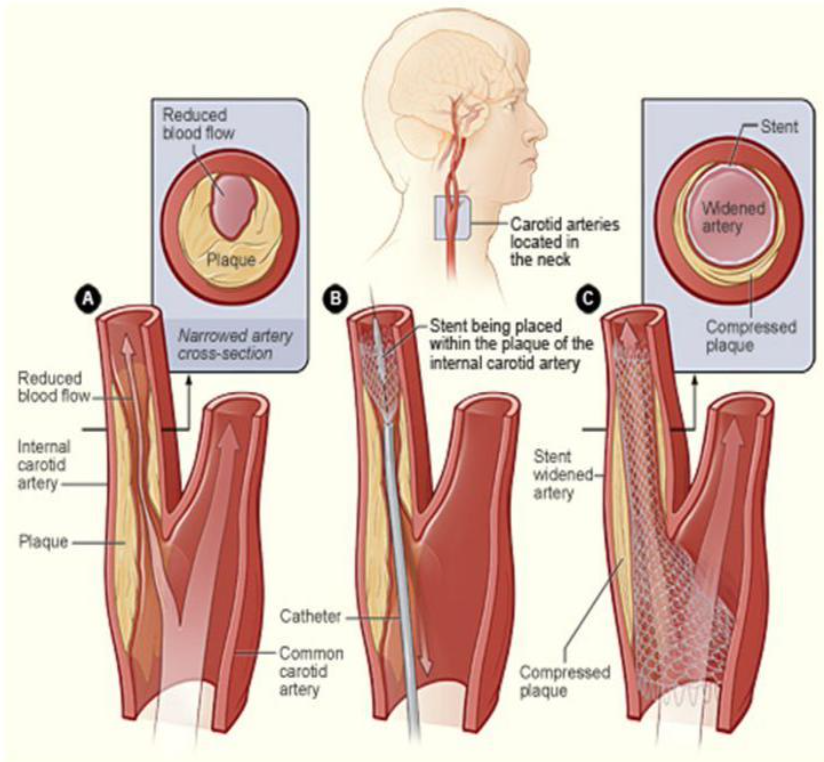
- Trattamento chirurgico o Tromboendoarteriectomia carotidea (TEA carotidea): consiste nel ripulire il tratto di arteria malata (rimozione della placca) e utilizzare, talvolta, dei dispositivi (patch) sintetici o naturali (vena) che hanno la funzione di allargare il lume dell’arteria per evitare restringimenti della stessa durante la chiusura. L’intervento chirurgico prevede di eseguire un’incisione di circa 10cm sulla cute del collo, per raggiungere la biforcazione carotidea e di isolarla chirurgicamente. L’operazione viene svolta in anestesia generale a coscienza conservata, con il paziente sedato senza provare alcun dolore, ma ancora cosciente e in grado di stringere una pallina rumorosa con la mano per consentire al personale in sala di controllare le sue funzioni cerebrali durante l’intera procedura. Al termine della procedura potrà essere inserito un drenaggio, che generalmente viene rimosso in prima giornata post-operatoria e di norma il paziente viene dimesso in terza giornata post-operatoria. Sarà poi richiesto un controllo ambulatoriale dopo circa 7 giorni per la rimozione dei punti di sutura e per valutare l’esito dell’intervento.
- Trattamento endovascolare o Stenting carotideo (CAS – Carotid Artery Stenting): consiste nella dilatazione della placca carotidea mediante l’utilizzo di un catetere a palloncino e successivamente nel posizionamento di uno dispositivo medico metallico, cilindrico ed autoespandibile (stent carotideo) sulla zona malata dell’arteria carotide da trattare. Lo stent avrà il duplice compito di allargare il lume del vaso, correggendo la stenosi e favorendo il regolare flusso ematico, nonché di fissare alla parete la placca carotidea evitando il rischio che la stessa possa embolizzare. L’intervento viene eseguito in anestesia locale mediante accesso percutaneo retrogrado su arteria femorale, generalmente la destra, ma può anche essere praticato per via radiale. La procedura viene realizzata inoltre mediante l’utilizzo di sistemi di protezione cerebrale per ridurre il rischio di embolia cerebrale e quindi di ictus intra e post-procedurale. Normalmente il paziente viene dimesso in prima giornata post-operatoria e sarà successivamente valutato presso il nostro ambulatorio a distanza di 1 mese, 6 mesi ed 1 anno mediante EcoColorDoppler.

Un caso clinico dalla nostra esperienza
Un uomo di 64 anni giunge alla nostra attenzione per una stenosi serrata dell’arteria carotide interna. A causa dell’anamnesi del paziente, l’intervento chirurgico classico (TEA carotidea) sarebbe stato ad alto rischio di complicanze. Per tale motivo è stata eseguita una procedura mininvasiva mediante PTA carotidea con utilizzo del sistema di protezione cerebrale prossimale Mo.Ma. L’intervento non ha avuto complicanze intra- e post-operatorie. Il paziente è stato dimesso la mattina dopo l’operazione con indicazione a controlli ecografici periodici.

